CHUYÊN ĐỀ
VI KHUẨN CHLAMYDIA TRACHOMATIS ẢNH HƯỞNG NHƯ THẾ NÀO ĐẾN PHỤ NỮ MANG THAI VÀ TRẺ EM?
Người biên soạn: ThS. DS. Nguyễn Giang Phúc Khánh
- TỔNG QUAN
Nhiễm Chlamydia sinh dục - tiết niệu là một trong những nhiễm khuẩn lây truyền qua đường tình dục được báo cáo nhiều nhất trên toàn thế giới và là một trong những nguyên nhân hàng đầu gây vô sinh ở nữ, đặc biệt ở nhóm phụ nữ dưới 25 tuổi [1], [5], [9]. Theo Tổ chức Y tế thế giới năm 2020, thế giới có khoảng 128,5 triệu người mắc bệnh [1]. Mặc dù Chlamydia trachomatis gây ra gần 130 triệu trường hợp mới trên toàn thế giới, đây vẫn là một vấn đề sức khỏe toàn cầu thường xuyên bị bỏ qua, đặc biệt là ở các quốc gia có thu nhập thấp và trung bình với nguồn lực hạn chế [3].
Chlamydia chủ yếu truyền bệnh qua những con đường tình dục không an toàn (đường âm đạo, hậu môn, miệng) hoặc lây truyền qua đường sinh sản [6]. Trong đường sinh dục, các tác nhân này có khả năng lan tràn ngược dòng, gây ra viêm nhiễm ở cổ tử cung, tử cung và vòi tử cung, cũng như tiền liệt tuyến ở nam giới, có thể dẫn đến vô sinh ở cả hai giới [2]. Một nghiên cứu tại Anh (2019) khảo sát trên 857.324 phụ nữ cho thấy tỷ lệ phụ nữ dương tính với Chlamydia trachomatis có nguy cơ tăng 36% viêm vùng chậu, 87% thai ngoài tử cung, 85% nguy cơ vô sinh. Tuy nhiên, có khoảng 80% phụ nữ nhiễm các tác nhân này sẽ không có biểu hiện lâm sàng rõ rệt, điều này không chỉ tiềm ẩn nguy cơ biến chứng lâu dài mà còn là người mang mầm bệnh lây truyền và lan truyền bệnh trong cộng đồng [2], [11]. Vì vậy, các xét nghiệm sàng lọc đóng vai trò rất quan trọng xác định xem bệnh nhân có bị nhiễm bệnh hay không [6].
.png)
Nhiễm Chlamydia trachomatis ở phụ nữ mang thai có thể dẫn đến các kết cục bất lợi trong thai kỳ như sảy thai, sinh non, thai lưu, sinh nhẹ cân và nhiễm Chlamydia ở trẻ sơ sinh trong quá trình chuyển dạ sinh con, gây viêm kết mạc và viêm phổi sơ sinh [2]. Một nghiên cứu tại Hà Nội (2019) ở 800 bệnh nhân mang thai cho thấy tỷ lệ nhiễm Chlamydia trachomatis cao nhất (6%) trong các bệnh lây truyền qua đường tình dục [17]. Nhiễm Chlamydia trachomatis ở thai kỳ nếu không được điều trị có thể dẫn đến nguy cơ trẻ sơ sinh 30–50% bị viêm kết mạc và 10–20% bị viêm phổi [3]. Phân tích Meta trên 23 nghiên cứu (1986 – 2014) ở châu Âu, châu Á, châu Mỹ, châu Phi cho thấy phụ nữ mang thai nhiễm Chlamydia làm tăng 2.28 lần nguy cơ sinh non [4]. Do đó, việc sàng lọc và điều trị trước khi sinh cho phụ nữ mang thai làm giảm đáng kể tỷ lệ trẻ sơ sinh nhiễm C. trachomatis ở Hoa Kỳ [13]. Đồng thời, điều trị bằng kháng sinh kịp thời và hiệu quả có thể ngăn bệnh nhân khỏi các biến chứng nghiêm trọng [1].
- CĂN NGUYÊN
Chlamydia trachomatis là một loại vi khuẩn Gram âm, hình trứng, không di động, thuộc họ vi khuẩn Chlamydiaceae. Vi khuẩn Chlamydia trachomatis ký sinh nội bào và không hình thành bào tử. Chu kỳ phát triển gồm hai pha độc đáo bao gồm các dạng ngoại bào và nội bào [10].
.png)
- Thể nhiễm căn bản (elementary body) là dạng thức tồn tại ngoài tế bào của Chlamydia trachomatis. Do thể nhiễm căn bản là vi khuẩn ở trạng thái bất hoạt nên nó không chịu tác động của kháng sinh.
- Thể lưới (reticulate body) là dạng hoạt động của vi khuẩn ký sinh trong tế bào. Do thể lưới là dạng Chlamydia trachomatis hoạt động và phân chia, nên chỉ có thể lưới trong tế bào mới chịu tác động của kháng sinh.
Chu kỳ phát triển hai pha của Chlamydia là duy nhất trong số vi sinh vật và liên quan đến hai dạng hình thái đặc trưng chuyên biệt cao, như trong hình dưới đây:
.png)
Khi giải phóng khỏi tế bào chủ Chlamydia trachomatis có thể biến đổi từ thể lưới hoạt động trao đổi chất (RB) thành thể sơ cấp không hoạt động về mặt trao đổi chất (EB) và biểu hiện các kháng nguyên khác nhau trong vòng đời [22].
Chlamydia chứa 12 loài; 3 trong số này gây bệnh ở người là Chlamydia pneumoniae gây viêm phổi, Chlamydia psittaci gây bệnh sốt vẹt và Chlamydia trachomatis gây [14]:
- Viêm niệu đạo không do lậu cầu và viêm mào tinh ở nam giới
- Viêm âm đạo, viêm cổ tử cung, và bệnh viêm vùng chậu (PID) ở nữ giới
- Viêm trực tràng, lymphogranuloma venereum và viêm khớp phản ứng (Hội chứng Reiter) ở cả hai giới
- Viêm kết mạc mắt
C. trachomatis có 18 serovar (thể huyết thanh) được xác định miễn dịch [16], [22]:
- A, B, Ba, và C gây đau mắt hột và mù lòa
- D/Da, E, F, G/Ga, H, I/Ia, J và K gây ra các bệnh nhiễm trùng lây truyền qua đường tình dục (STI) tạo các tổn thương khu trú đến bề mặt niêm mạc. Đặc biệt khi nhiễm thể G, nguy cơ phát triển ung thư cổ tử cung tăng khoảng 6,5 lần [5].
- L1, L2, và L3 gây ra các STI dẫn đến bệnh u lympho sinh dục- bệnh hột xoài (lymphogranuloma venereum).
Các căn nguyên có thể được phân lập từ trực tràng và họng ở người lớn (thường là ở nam có quan hệ tình dục với nam giới). Nhiễm trùng trực tràng với các dòng L2 có thể gây ra viêm đại trực tràng nghiêm trọng có thể giống triệu chứng bệnh viêm ruột cấp tính ở người nhiễm HIV có quan hệ đồng tính nam [14].
- ĐỐI TƯỢNG SÀNG LỌC VÀ THEO DÕI
Trên thế giới, có hơn 14 quốc gia có chính sách sàng lọc trước sinh đối với nhiễm C. trachomatis và/hoặc N. gonorrhea: Úc, Bahamas, Bulgari, Canada, Estonia, Nhật Bản, Đức, Latvia, New Zealand, Cộng hòa Dân chủ Nhân dân Triều Tiên, Romania, Thụy Điển, Vương quốc Anh và Hoa Kỳ [15].
Vào năm 2019, Bộ Y Tế Việt Nam cũng đã ban hành Quyết định số 3793/QĐ-BYT, Hướng dẫn sàng lọc và xử trí nhiễm Chlamydia trachomatis và lậu cầu ở phụ nữ mang thai [2].
Bảng 3. Phác đồ sàng lọc nhiễm C. trachomatis ở phụ nữ mang thai [2], [19], [21]
|
C. trachomatis |
Khám thai lần đầu: sàng lọc thường quy - Tất cả thai phụ ≤ 25 tuổi - Thai phụ > 25 tuổi, có nguy cơ cao Ba tháng cuối: sàng lọc lặp lại, nên được thực hiện ở tuần thai thứ 32. - Tất cả thai phụ ≤ 25 tuổi - Thai phụ > 25 tuổi, có nguy cơ cao Yếu tố nguy cơ cao: - Bạn tình mới hoặc nhiều bạn tình - Bạn tình có nhiều bạn tình khác - Bạn tình mắc bệnh lây truyền qua đường tình dục - Biểu hiện của bệnh lây truyền qua đường tình dục hoặc nhiễm khuẩn đường sinh sản, tiền sử sảy thai CHÚ Ý: Sau điều trị cần xét nghiệm lại lần thứ nhất sau 3-4 tuần, lần thứ hai trong sau 3 tháng để đảm bảo lành bệnh. |
Theo dõi: Nên khám lại sau 3 tháng cho tất cả các trường hợp nhiễm Chlamydia trachomatis, bất kể bạn tình của họ đã được điều trị hay không. Nếu không thể khám lại sau 3 tháng, có thể kiểm tra lại bất kì thời điểm nào trong khoảng thời gian 3-12 tháng sau điều trị ban đầu [1].
Phần lớn mọi người không có triệu chứng. Nếu có, chúng sẽ xuất hiện trong khoảng 1-3 tuần sau khi bị lây truyền, như: tiết dịch bất thường (dịch hơi vàng hoặc hơi trắng) từ âm đạo, ra máu dù không phải trong kỳ kinh, đau và/hoặc nóng rát khi đi tiểu hoặc khi quan hệ tình dục,...[7].
-
-
- Nhiễm Chlamydia có biến chứng [2]
-
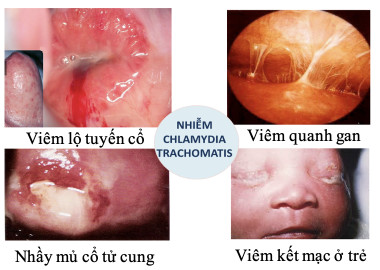
- Viêm cổ tử cung: Các dấu hiệu thường gặp là cổ tử cung tiết dịch nhầy mủ và lộ tuyến phì đại với biểu hiện phù nề, xung huyết và dễ chảy máu. Khám lâm sàng thấy cổ tử cung dễ chảy máu, có dịch mủ cổ tử cung và phù nề ở vùng lộ tuyến phì đại cổ tử cung. Nhuộm Gram dịch tiết cổ tử cung thấy có > 30 bạch cầu/vi trường ở độ phóng đại 1.000X.
- Viêm niệu đạo: Triệu chứng gồm có tiết dịch niệu đạo, miệng niệu đạo đỏ hoặc phù nề. Ở những người có dịch tiết cổ tử cung có kèm theo đái khó, đái rắt là gợi ý việc bệnh nhân đồng thời bị viêm niệu đạo do C. trachomatis. Nhuộm Gram dịch tiết niệu đạo thấy có trên 10 bạch cầu đa nhân trung tính/vi trường độ phóng đại 1.000X, không thấy có lậu cầu, trùng roi và trực khuẩn.
- Viêm quanh gan (hội chứng Fitz-Hugh-Curtis): Viêm quanh gan có thể xảy ra sau hoặc cùng lúc với viêm vòi tử cung. Bệnh có thể được nghĩ đến khi gặp ở phụ nữ trong tuổi hoạt động tình dục mạnh, có biểu hiện đau hạ sườn phải, sốt, buồn nôn hoặc nôn.
- Viêm tuyến Bartholin: Cũng như lậu cầu, C. trachomatis gây viêm xuất tiết ống tuyến Bartholin. Viêm tuyến Bartholin có mủ có thể do C. trachomatis đơn thuần hay phối hợp với lậu cầu.
- Viêm nội mạc tử cung: Có tới gần một nửa số bệnh nhân viêm cổ tử cung và hầu hết số viêm vòi trứng bị viêm nội mạc tử cung. Vi khuẩn lan qua niêm mạc tử cung lên vòi trứng. Sốt sau khi đẻ và viêm nội mạc tử cung sau sinh thường do không điều trị C. trachomatis khi mang thai.
- Viêm vòi trứng: Viêm vòi trứng cũng là biến chứng của viêm cổ tử cung do C. trachomatis. Tuy vậy, triệu chứng rất nghèo nàn hoặc không có triệu chứng. Hậu quả làm dính, sẹo vòi tử cung gây nên thai ngoài tử cung và vô sinh. Sau đây là hình ảnh của viêm vòi trứng.
.png)
.png)
-
- Cận lâm sàng
Vì hầu hết các trường hợp nhiễm Chlamydia đều không có triệu chứng nên các xét nghiệm sàng lọc là rất quan trọng để xác định xem bệnh nhân có bị nhiễm bệnh hay không [6].
.jpg)
Xét nghiệm được ưu tiên trong khuyến cáo sàng lọc là NAAT do có độ nhạy, độ đặc hiệu cao và hiệu suất cao (tự động hoàn toàn, công suất cao, chính xác, dễ vận chuyển mẫu) [2].
-
- Chẩn đoán xác định [1]
- Chẩn đoán xác định nhiễm Chlamydia dựa vào xét nghiệm khuếch đại gen hoặc xét nghiệm phát hiện kháng nguyên (DFA và ELISA)
- Trong trường hợp hạn chế về nguồn lực có thể chẩn đoán dựa vào xét nghiệm tại điểm (POC) như xét nghiệm kép Chlamydia - Lậu. Xét nghiệm kép Chlamydia - Lậu dựa trên nguyên lý NAATs cho kết quả nhanh trong vòng 90 phút, được FDA chấp thuận cho mẫu bệnh phẩm ở cổ tử cung, âm đạo, nước tiểu.
Lưu ý: Nếu không có điều kiện xét nghiệm, hướng tới chẩn đoán nhiễm Chlamydia sinh dục - tiết niệu dựa vào các triệu chứng lâm sàng và các yếu tố dịch tễ (người trẻ tuổi, đối tượng nguy cơ cao…).
- ĐIỀU TRỊ
- Nguyên tắc điều trị [1]
- Nhiễm Chlamydia có thể điều trị khỏi dễ dàng bằng kháng sinh. Nên điều trị sớm, đúng phác đồ, đủ liều để tránh biến chứng.
- Điều trị bạn tình để ngăn ngừa tái nhiễm và lây nhiễm cho người khác.
- Tránh quan hệ tình dục trong vòng 7 ngày sau khi bắt đầu điều trị, để tránh lây nhiễm cho bạn tình.
- Nếu các triệu chứng còn tiếp tục sau khi hoàn thành phác đồ điều trị, bệnh nhân nên tái khám để đánh giá lại.
-
- Hướng dẫn điều trị của Bộ Y Tế Việt Nam [1]
- Nhiễm Chlamydia sinh dục - tiết niệu không biến chứng
- Hướng dẫn điều trị của Bộ Y Tế Việt Nam [1]
- Có thể lựa chọn một trong những phác đồ ưu tiên sau:
+ Azithromycin 1g, uống liều duy nhất.
+ Doxycyclin 100mg, uống 2 lần/ngày trong 7 ngày.
- Hoặc một trong các phác đồ thay thế sau:
+ Tetracyclin 500mg, uống 4 lần/ngày trong 7 ngày.
+ Erythromycin 500mg, uống 4 lần/ngày trong 7 ngày.
+ Ofloxacin 200-400mg, uống 2 lần/ngày trong 7 ngày.
Lưu ý: Không sử dụng doxycyclin, tetracyclin, ofloxacin cho phụ nữ mang thai.
-
-
- Nhiễm Chlamydia hậu môn - trực tràng
-
- Lựa chọn phác đồ theo thứ tự ưu tiên:
+ Doxycyclin 100mg, uống 2 lần/ngày trong 7 ngày.
+ Azithromycin 1g, uống liều duy nhất.
- Áp dụng cho các trường hợp đã được chẩn đoán xác định nhiễm Chlamydia hậu môn - trực tràng và cả những trường hợp nghi ngờ nhiễm sinh dục và hậu môn - trực tràng (theo khai thác tiền sử quan hệ tình dục đường hậu môn).
-
-
- Bệnh hột xoài (LGV)
-
- Ở bệnh nhân vị thành niên và người trưởng thành mắc bệnh hột xoài, ưu tiên lựa chọn phác đồ theo thứ tự:
+ Doxycyclin 100mg uống 2 lần/ngày trong 21 ngày. Doxycyclin không dùng ở phụ nữ mang thai.
+ Azithromycin 1g uống 1 lần/tuần trong 3 tuần.
- Khi cả 2 loại trên đều không thể sử dụng thì thay thế bằng erythromycin 500mg.
Các thuốc được lựa chọn ưu tiên theo thứ tự: azithromycin, amoxicillin, erythromycin.
- Azithromycin 1g, uống liều duy nhất.
- Amoxicillin 500mg, uống 3 lần/ngày trong 7 ngày.
- Erythromycin 500mg, uống 4 lần/ngày trong 7 ngày.
Các bệnh tình của bệnh nhân: cần được xét nghiệm trong vòng 30 ngày sau khi phơi nhiễm và được điều trị bằng tetracyclin, doxycyclin.
Sau điều trị cần xét nghiệm lại lần thứ nhất sau 3-4 tuần, lần thứ hai trong vòng 3 tháng để đảm bảo lành bệnh.
-
-
- Viêm kết mạc ở trẻ sơ sinh
-
- Lựa chọn phác đồ điều trị theo thứ tự ưu tiên:
+ Azithromycin uống 20mg/kg/ngày, 1 lần/ngày trong 3 ngày
+ Erythromycin uống 50mg/kg/ngày chia 4 lần/ngày trong 14 ngày.
Lưu ý: Erythromycin có nguy cơ gây hẹp môn vị ở trẻ sơ sinh. Tuy nhiên ở một số cơ sở không có azithromycin dạng hỗn dịch, erythromycin có thể được cân nhắc sử dụng và cần phải theo dõi chặt chẽ.
- Dự phòng viêm kết mạc mắt do Chlamydia và lậu cho tất cả trẻ sơ sinh. Lựa chọn một trong các phác đồ sau (cho cả 2 mắt, ngay sau khi sinh):
+ Mỡ tra mắt tetracyclin hydrochlorid 1%
+ Mỡ tra mắt erythromycin 0,5%
+ Dung dịch povidon iod 2,5% (dung môi nước)
+ Dung dịch bạc nitrat 1%
+ Mỡ chloramphenicol 1%
Lưu ý: Lựa chọn thuốc tra mắt phụ thuộc vào giá thành và tình hình kháng thuốc erythromycin, tetracyclin và chloramphenicol tại địa phương. Cần tránh chạm vào mắt trong khi tra thuốc. Dung dịch povidon iod dung môi cồn không được khuyến cáo sử dụng.
-
- Các khuyến cáo trên thế giới:
- Hướng dẫn điều trị nhiễm Chlamydia trachomatis của Tổ chức Y tế Thế giới (WHO) năm 2016 được tóm tắt dưới đây [20]
Bảng 5. Hướng dẫn điều trị nhiễm C. trachomatis của WHO (2016)
|
Bệnh lý |
Lựa chọn đầu tay |
Lựa chọn thay thế |
|
Chlamydia sinh dục không biến chứng |
Azithromycin |
Tetracyclin 500mg uống 4 lần/ngày trong 7 ngày, hoặc Erythromycin 500mg uống 2 lần/ngày trong 7 ngày, hoặc Ofloxacin 200 – 400mg uống 2 lần/ngày đối với 7 ngày |
|
Nhiễm Chlamydia hậu môn trực tràng |
Doxycyclin 100mg uống 2 lần/ngày trong 7 ngày ưu tiên hơn azithromycin 1g uống liều duy nhất |
|
|
Nhiễm Chlamydia ở phụ nữ mang thai |
Azithromycin 1g uống liều duy nhất |
Amoxicillin 500mg uống 3 lần/ngày trong 7 ngày hoặc Erythromycin 500mg uống 2 lần/ngày trong 7 ngày Thứ tự ưu tiên: azithromycin > amoxicillin > erythromycin |
|
U hạt bạch huyết hoa liễu (LGV) |
Ở người lớn và thanh thiếu niên: doxycyclin 100mg uống 2 lần/ngày trong 21 ngày ưu tiên hơn azithromycin 1g uống hàng tuần trong 3 tuần. Khi doxycyclin bị chống chỉ định, nên dùng azithromycin. |
Erythromycin 500mg uống 4 lần/ngày trong 21 ngày là một lựa chọn thay thế. |
|
U hạt bạch huyết hoa liễu (LGV) |
Lưu ý: doxycyclin không nên được sử dụng ở phụ nữ mang thai. |
|
|
Viêm kết mạc ở trẻ sơ sinh |
Azithromycin 20mg/kg thể trọng/ngày uống, một liều mỗi ngày trong 3 ngày, hơn là erythromycin 50mg/kg thể trọng/ngày uống, chia làm 4 lần/ngày trong 14 ngày. |
|
- Hướng dẫn điều trị nhiễm Chlamydia trachomatis của Hội đồng hướng dẫn Nhiễm trùng Tiết niệu của Hiệp hội Tiết niệu Châu Âu (EAU) năm 2023 [12]:
Viêm niệu đạo Chlamydia:
- Azithromycin 1 g liều duy nhất hoặc
- Doxycyclin 100mg 2 lần/ngày, dùng trong 7 ngày hoặc một trong các thuốc thay thế sau: levofloxacin 500mg đường uống, 1 lần/ngày dùng trong 7 ngày hoặc ofloxacin 200mg dùng 2 lần/ngày trong 7 ngày.
- Hướng dẫn điều trị bệnh lây truyền qua đường tình dục của Trung tâm kiểm soát và phòng ngừa (CDC), năm 2021 [19]
Bảng 6. Hướng dẫn điều trị nhiễm C. trachomatis của CDC (2021) [19]
|
Bệnh lý |
Lựa chọn đầu tay |
Lựa chọn thay thế |
|
Nhiễm trùng Chlamydia ở thanh thiếu niên và người lớn |
Doxycycline 100mg uống 2 lần/ngày trong 7 ngày |
Azithromycin 1g uống một liều duy nhất hoặc Levofloxacin 500mg uống 1 lần/ngày trong 7 ngày |
|
Nhiễm trùng Chlamydia khi mang thai |
Azithromycin 1g uống liều duy nhất |
Amoxicillin 500mg uống 3 lần/ngày trong 7 ngày |
|
Viêm mắt do Chlamydia ở trẻ sơ sinh |
Erythromycin hoặc ethylsuccinat 50 mg/kg/ngày uống, chia làm 4 liều mỗi ngày trong 14 ngày* (Trẻ <6 tuổi nên được theo dõi các dấu hiệu hẹp môn vị phì đại khi dùng erythromycin hoặc azithromycin) |
|
|
Viêm phổi Chlamydia ở trẻ sơ sinh |
Erythromycin hoặc ethylsuccinat 50 mg/kg/ngày uống, chia làm 4 liều mỗi ngày trong 14 ngày* |
Azithromycin hỗn dịch 20mg/kg thể trọng/ngày uống, 1 liều mỗi ngày trong 3 ngày* |
|
Nhiễm trùng Chlamydia ở trẻ sơ sinh và trẻ em |
- Trẻ sơ sinh và trẻ em có cân nặng <45kg: erythromycin hoặc ethylsuccinat 50 mg/kg/ngày uống chia thành 4 liều mỗi ngày trong 14 ngày. Dữ liệu về hiệu quả và liều tối ưu của azithromycin còn hạn chế. - Đối với trẻ em cân nặng ≥45 kg nhưng <8 tuổi: azithromycin 1 g uống một |
|
|
Nhiễm trùng Chlamydia ở trẻ sơ sinh và trẻ em |
Liều duy nhất. - Đối với trẻ em ≥8 tuổi: + Azithromycin 1 g uống một liều duy nhất hoặc +Doxycyclin 100mg uống 2 lần/ngày trong 7 ngày. |
|
* Mối liên quan giữa erythromycin đường uống, azithromycin và hẹp môn vị phì đại ở trẻ sơ sinh (IHPS) đã được báo cáo ở trẻ <6 tuần tuổi. Trẻ sơ sinh được điều trị bằng một trong hai loại thuốc này nên được theo dõi các dấu hiệu và triệu chứng IHPS.
- Khuyến nghị điều trị cho nhiễm trùng Chlamydia của Hiệp hội Bác sĩ Gia đình Mỹ (AAFP), năm 2022 [21]
Bảng 5. Hướng dẫn điều trị nhiễm C. trachomatis của AAFP (2022)
|
Bệnh lý |
Lựa chọn đầu tay |
Lựa chọn thay thế |
|
U hạt bạch huyết hoa liễu |
Doxycyclin 100mg uống 2 lần/ngày trong 21 ngày |
Erythromycin 500mg uống 4 lần/ngày trong 21 ngày |
|
Viêm mắt ở trẻ sơ sinh và viêm phổi |
Erythromycin base hoặc ethyl succinate, 50 mg/kg /ngày, chia thành bốn liều, uống 4 lần/ngày trong 14 ngày |
|
|
Thai kỳ |
Azithromycin 1 g uống một liều duy nhất |
Amoxicillin 500mg uống 3 lần/ngày trong 7 ngày |
|
Không biến chứng niệu sinh dục, hậu môn trực tràng, hoặc Chlamydia họng |
Doxycyclin 100mg uống 2 lần/ngày trong 7 ngày
|
Azithromycin 1g uống một liều duy nhất; hoặc Levofloxacin 500mg uống một lần mỗi ngày trong 7 ngày |
Qua các hướng dẫn điều trị Chlamydia trachomatis trong và ngoài nước, chúng tôi có một số nhận xét như sau:
- Có sự đồng thuận lớn trong việc điều trị Chlamydia sinh dục - tiết niệu không biến chứng với lựa chọn đầu tay là: azithromycin 1g uống liều duy nhất hoặc doxycyclin 100mg uống 2 lần/ngày trong 7 ngày. Tuy nhiên đối với điều trị nhiễm Chlamydia hậu môn – trực tràng, phác đồ doxycyclin 100mg uống 2 lần/ngày trong 7 ngày nên được ưu tiên hơn là azithromycin 1g uống liều duy nhất.
- Đối với bệnh u hạt bạch huyết hoa liễu (LGV) ở người lớn và thanh thiếu niên, chúng tôi nhận thấy có sự đồng thuận lớn với liệu trình điều trị dài hơn, ưu tiên dùng doxycyclin 100mg uống 2 lần/ngày trong 21 ngày hơn là azithromycin 1g uống hàng tuần trong 3 tuần. Khi doxycyclin bị chống chỉ định, nên dùng azithromycin. Phác đồ thay thế: erythromycin 500mg uống 4 lần/ngày trong 21 ngày.
- Đối với điều trị Chlamydia ở phụ nữ mang thai, chúng tôi nhận được sự đồng thuận lớn là không sử dụng phác đồ doxycyclin ở phụ nữ mang thai và ưu tiên sử dụng thuốc theo thứ tự: azithromycin > amoxicillin > erythromycin, cụ thể phác đồ azithromycin uống 1g liều duy nhất, amoxicillin 500mg uống 3 lần/ngày trong 7 ngày. Tuy nhiên, phác đồ erythromycin 500mg vẫn chưa nhận được thống nhất trong số lần dùng 1 ngày trong 7 ngày.
- Về điều trị viêm kết mạc ở trẻ sơ sinh, chúng tôi nhận thấy không có sự nhất quán trong việc nên ưu tiên phác đồ azithromycin uống 20mg/kg/ngày, 1 lần/ngày trong 3 ngày hay là erythromycin uống 50mg/kg/ngày chia 4 lần/ngày trong 14 ngày. Tuy nhiên, theo nghiên cứu Pitsouni và cộng sự (2007) phân tích gộp 8 nghiên cứu đa trung tâm ngẫu nhiên có đối chứng cho thấy azithromycin có hiệu quả tương đương erythromycin nhưng an toàn hơn trong điều trị nhiễm C. trachomatis [18].
- PHÒNG NGỪA [1]
- Truyền thông, giáo dục cho cộng đồng về nguyên nhân, đường lây, biến chứng và cách phòng bệnh.
- Tập huấn chuyên môn cho các bác sĩ đa khoa, chuyên khoa da liễu và sản phụ khoa để hạn chế tối đa nhiễm Chlamydia có biến chứng.
- Thực hành tình dục an toàn.
- Khám sàng lọc định kỳ các nhiễm trùng lây truyền qua đường tình dục cho quần thể đích.
- KẾT LUẬN
- Chlamydia là tác nhân hay gặp nhất trong nhóm vi khuẩn lây truyền qua đường tình dục và thường không có triệu chứng ở phụ nữ, nhưng để lại nhiều biến chứng và hậu quả nặng nề cho phụ nữ, thai phụ và trẻ sơ sinh.
- Bệnh lây truyền nhanh và diễn biến âm thầm, gây nhiều biến chứng nghiêm trọng nên Chlamydia được khuyến cáo sàng lọc trước sinh đối với phụ nữ mang thai ở nhiều quốc gia trên thế giới, trong đó có Việt Nam.
- Trong điều trị Chlamydia, azithromycin và doxycyclin là kháng sinh đầu tay được sử dụng, đạt hiệu quả cao và thuận tiện, được đồng thuận bởi nhiều hướng dẫn điều trị tại Việt Nam và trên thế giới. Tuy nhiên, không sử dụng phác đồ doxycyclin trên đối tượng phụ nữ mang thai và trẻ sơ sinh.
- Sau điều trị cần xét nghiệm lại lần thứ nhất sau 3-4 tuần, lần thứ hai trong vòng 3 tháng để đảm bảo lành bệnh.
TÀI LIỆU THAM KHẢO
Tài liệu Tiếng Việt
1. Bộ Y Tế (2021), Hướng dẫn chẩn đoán và điều trị bệnh Chlamydia trachomatis.
Tài liệu Tiếng Anh
7. Boston Public Health Commission (2022), Chlamydia, Sexually Transmitted Infections.
8. Centers for Disease Control and Prevention (2014), Recommendations for the laboratory-based detection of Chlamydia trachomatis and Neisseria gonorrhoeae, MMWR Recomm Rep, 63(RR-02):1-19.
14. Margaret R. Hammerschlag (2021), Chlamydia, MSD MANUAL Professional Version.
15. Medline A, Joseph Davey D, Klausner JD (2017), Lost opportunity to save newborn lives: variable national antenatal screening policies for Neisseria gonorrhoeae and Chlamydia trachomatis, Int J STD AIDS, 28(7):660-666.
17. Nguyen M, Le GM, Nguyen HTT, et al. (2019), Acceptability and feasibility of sexually transmissible infection screening among pregnant women in Hanoi, Vietnam, Sex Health, 16(2):133-138.
Trang Web
22. https://www.creative-diagnostics.com/tag-chlamydia-trachomatis-antigens-9.htm




